不整脈:人工ペースメーカー
※ペースメーカーは「ペースメーカ」とも表記します
ペースメーカー って何?
ペースメーカーは、洞不全症候群や房室ブロックなどの徐脈性不整脈のために欠落した心拍を適切に補うための器械です。ペースメーカーは、心拍が間延びして電気信号がないことを感知すると、すかさず電気信号を発生させて心臓に送ります。つまり、心電図の監視装置(モニター)と電気信号発生装置の働きを兼ね備えています。
ペースメーカーを構成するのは、電気回路と電池からなるペースメーカー本体と細い電線(リード)です。ペースメーカー本体は、直径4~5cm、厚さ5~8mmで、重さはおよそ20gです。リードは本体に接続され、その先端は心臓の内側に固定されます。使用されるリードの本数は、不整脈の状況に応じて1本の場合と2本の場合があります。
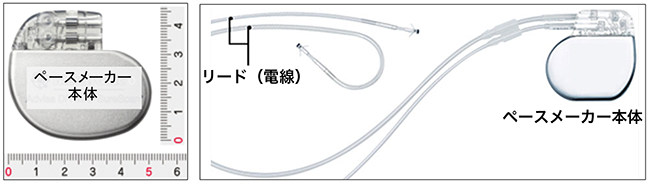
左の写真は電気回路と電池からなるペースメーカー本体で、大きさは4〜5cm、厚さは5〜8mmです。右の写真では、ペースメーカー本体に2本のリードが接続されています。先が曲がったリードは右心房に、まっすぐなリードは右心室に留置されます。
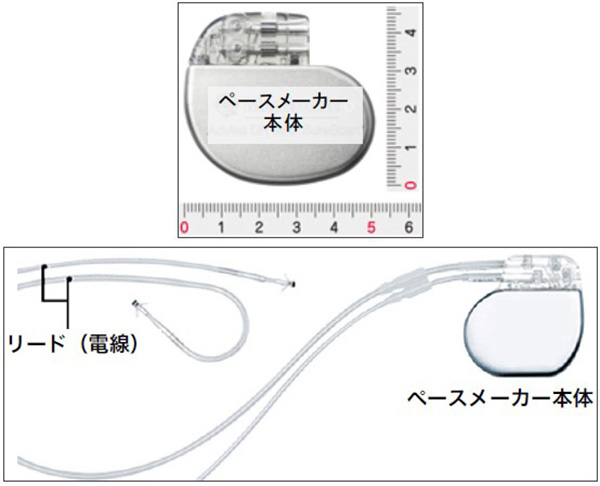
上の写真は電気回路と電池からなるペースメーカー本体で、大きさは4〜5cm、厚さは5〜8mmです。下の写真では、ペースメーカー本体に2本のリードが接続されています。先が曲がったリードは右心房に、まっすぐなリードは右心室に留置されます。
どんな人に、植え込むの?
ペースメーカーが植え込まれるのは洞不全症候群や房室ブロックなどの徐脈性不整脈の患者さんですが、それらの病気(不整脈)がある全ての患者さんにペースメーカーが植え込まれるわけではありません。植え込みの対象となるのは、失神やふらつきなどの症状がある場合で、しかもその原因となる不整脈が心電図でしっかり確認されている場合です。なぜなら、一時的に血圧が下がった場合や強い貧血がある場合など、徐脈性不整脈以外の原因でもめまいやふらつきが起こるからです。症状と不整脈との因果関係がしっかり確認されないままだと、ペースメーカーを植え込んだ後も症状がなくならないということにもなりかねません。原因の不整脈を捉えるためには、24時間あるいはそれ以上の長時間心電図検査が必要です。長時間心電図検査は外来でできる検査ですが、1回の検査では原因の不整脈が捉えられずに2回・3回と繰り返し検査が必要になることもあります。なお、薬の副作用のため知らないうちに高度の徐脈となっている場合は、原因となっている薬を中止することで徐脈はなくなり症状も治まります。
また、房室ブロックが慢性化して遅い脈が何週間も何ヶ月も続くと、心拍数の減少に伴って心臓の送血機能が低下し心不全になる可能性があります。房室ブロックが原因で心不全をきたしている場合も、ペースメーカーの植え込みが必要です。
どんなふうに、植え込むの?
ペースメーカー植え込みは胸を開くような大がかりな手術ではなく、局所麻酔で済む簡単な手術で手術中も意識ははっきりしています。所要時間は1〜2時間です。リードの位置確認のためレントゲン透視が必要なので、レントゲン検査室で手術を行うことが多いですが手術室で行うこともあります。
ペースメーカー本体は、利き腕と反対側(右利きであれば左側)の前胸部の上の方、鎖骨の下の皮下に植え込むのが通常です。局所麻酔を行なったあと鎖骨の下方の皮膚を3〜4cm切開して、皮膚の下にペースメーカー本体を入れ込むための隙間(ポケット)を作ります。リードは、切開部の近くにある静脈(鎖骨下静脈)から挿入し、静脈内を心臓に向かって進めて右心室または右心房のいずれか、あるいはその両方に留置し固定します。房室ブロックでは、右心房と右心室の両方にリードの留置が必要です。洞不全症候群では房室結節の働きに問題がなければ右心房だけに、徐脈性心房細動では右心室だけにリードを留置します。
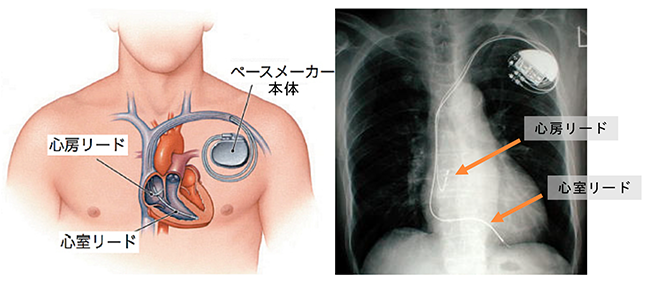
左の図はペースメーカー植え込み後のイメージ図で、右は胸部レントゲン写真です。ペースメーカー本体は左鎖骨の下方の皮下に植え込まれており、2本のリードはそれぞれ右心房と右心室に留置されています。
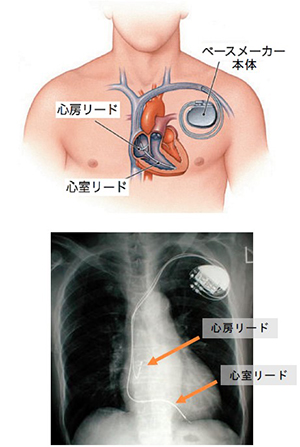
上の図はペースメーカー植え込み後のイメージ図で、下は胸部レントゲン写真です。ペースメーカー本体は左鎖骨の下方の皮下に植え込まれており、2本のリードはそれぞれ右心房と右心室に留置されています。
植え込んだ後は、何に気をつければいいの?
植え込んだリードがしっかり固定されるのには、1~2ヶ月かかると言われています。植え込みの直後は、ペースメーカーを植え込んだ側の腕で重い物を持ったり、激しく動かしたりするのは控えた方が無難です。退院の2〜4週間後に、植え込み部の傷の確認のため外来受診を指示されることがあります。その後は、6ヶ月毎に外来でペースメーカーの点検を行います。ペースメーカーの電池寿命は、不整脈の状況やペースメーカーの種類によっても異なりますが5~10年です。電池の寿命が近づけば、ペースメーカー本体の交換が必要です。交換手術では、本体上部の皮膚を切開して本体を取り出し、リードを接続し直した新しい本体を再び皮下に植え込みます。リードは、20年以上経っても支障なく使用できることが多いようです。
数年前から、遠隔モニタリングを使って自宅にいながらペースメーカーチェックが受けられるようになりました。専用の送信機を使い電話回線を介してペースメーカー情報をサーバーに送り、ペースメーカー植え込みを行っている大きな病院の医師(循環器内科専門医)や医療スタッフ(臨床工学技士、MEといいます)がそれらの情報を確認することができます。遠隔モニタリングでは、不整脈情報もモニターできるのが強みです。何らかの対応や追加治療が必要になった場合には、病院から患者さんに電話連絡をすることもあります。
最近は、ペースメーカーの性能が向上したので日常生活の制限はほとんどなくなりました。携帯電話も、ペースメーカー本体に極端に(15cm以内)*1 近づけないようにしていれば難なく使用できます。しかし、限られた特殊な場面では、電磁波障害によるペースメーカーの誤作動に注意する必要があります。作動中のIH調理器具には、手が届く範囲(50cm以内)に近づくのは避けましょう。電気自動車に急速充電器で充電している場合にも、その周囲で電磁波障害が起こる可能性があります。また、店舗や図書館などの出入口に設置されている電子商品監視機器(EAS)もペースメーカーに影響を及ぼす可能性がありますが、ゲート内で立ち止まったり機器に寄りかかったりしない限り心配はありません。

植え込んだ後も、MRI検査が受けられます
以前は、ペースメーカー植え込み後はMRI検査が受けられませんでした。従来のペースメーカーでは、MRI検査を行うとプログラムが破壊されて誤作動を起こしたり、本体やリードが加熱されて熱くなる可能性がありました。しかし、2012年10月以降、MRI検査に対応したペースメーカーが次々と登場しました。
ただし、MRI対応ペースメーカーであっても、無条件にMRI検査が受けられるわけではありません。検査可能な施設が限定されており、検査の前後にはペースメーカーの設定条件の変更など専門的な手順が必要です。また、ペースメーカー本体だけでなく、リードもMRI対応でないとMRI検査は受けられません。MRI検査が必要になった場合には、主治医の先生あるいはペースメーカーを植え込んだ病院の循環器内科(心臓血管内科)の先生にご相談いただくのが良いと思います。
2017年に、リードレスペースメーカーが登場しました
リードレスペースメーカーは、重さ1.75g、長さ2.6cmのカプセル型の超小型ペースメーカーです。従来のペースメーカーと同等の機能を備えており、電池寿命も約10年でMRI検査にも対応しています。このように画期的なペースメーカーですが、高度の徐脈を伴う心房細動など用途(適応)は限られています。
リードレスペースメーカーの植え込みは、カテーテル内を通してペースメーカー本体を右心室内に直接送り込み小さなフックで固定します。外科手術で本体を皮下に植え込んだり、静脈を通して心臓内にリードを留置する必要がないので、リードの断線、静脈の閉塞、皮下ポケットの感染など従来のペースメーカーの合併症の心配がありません。植え込み時間は約40分と短く、手術による胸の傷もありません。電池切れの場合は、右心室内に留置された本体は取り出さずに、2つ目の本体を右心室内に挿入します。
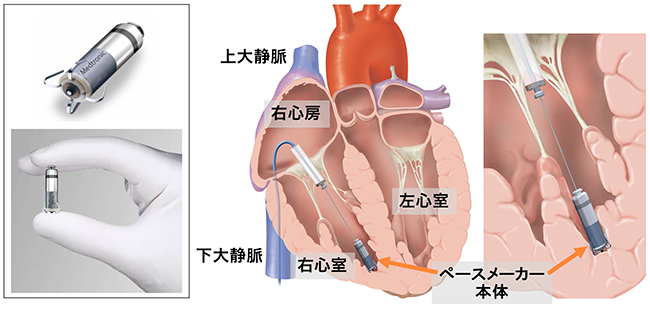
左の図は、超小型のリードレスペースメーカーの本体(長さ2.6cm)です。中央の図は植え込みの様子を示す図で、右の図は植え込み部(右心室)の拡大です。カテーテルを右足の付け根にある大腿静脈から挿入し、右心房を経て右心室まで進めます。ペースメーカー本体をカテーテル内を通して右心室まで進め、手元の操作で小さなフック(左図上段)をせり出させて右心室の内側に固定します。
出典:左図 Micra (Medtronic社)
右図 インフォームドコンセントのための心臓病アトラス
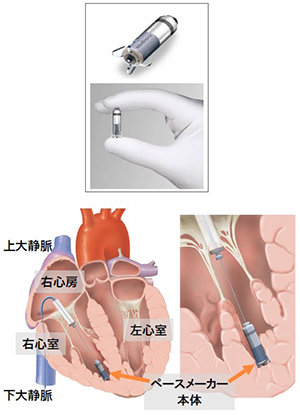
上の図は、超小型のリードレスペースメーカーの本体(長さ2.6cm)です。下の図左側は植え込みの様子を示す図で、右側は植え込み部(右心室)の拡大です。カテーテルを右足の付け根にある大腿静脈から挿入し、右心房を経て右心室まで進めます。ペースメーカー本体をカテーテル内を通して右心室まで進め、手元の操作で小さなフック(上図上段)をせり出させて右心室の内側に固定します。
出典:上図 Micra (Medtronic社)
下図 インフォームドコンセントのための心臓病アトラス(一部改変)
自覚症状のため日常生活に支障をきたしていて、主治医の先生が「ペースメーカーの植え込みを受けた方がいい!」とおっしゃるのであれば、思い切って手術を受けることをお勧めしたいです。体の中に器械を植え込むなんて、サイボーグ人間になるみたいで抵抗があるかも知れません。しかし、不整脈のため失神が起こったり心不全をきたしている場合、元通りの生活を取り戻すにはペースメーカーの植え込みしかありません。多くの患者さんは植え込み前には悩まれますが、植え込み後2〜3ヶ月も経つとペースメーカーのことは気にならなくなってしまうようです。
ご高齢の患者さんの中には、「長生きする必要はないから、植え込まなくていい」とか「植え込んだら死ねなくなるから嫌だ」などとおっしゃる方がおられます。ペースメーカーは、寿命を伸ばすための器械ではありません。あくまで、不整脈のために欠落した心拍を補うだけの器械ですから誤解のないようにお願いします。
なお、ペースメーカーを新規に植え込む時には、身体障害者福祉法に基づき身体障害者の認定を受けることができますが詳細についてはここでは省きます。この点については、ペースメーカー植え込み前に主治医の先生にお尋ねください。
参考資料
- 総務省 電波利用ホームページ 電波の医療機器等への影響の調査研究
https://www.tele.soumu.go.jp/j/sys/ele/seitai/chis/ (文章中の *1)
- 一般社団法人日本不整脈デバイス工業会ホームページ ペースメーカのはなし
https://jadia.or.jp/SPsite/pacemaker/index.html#content16-1
[不整脈 関連記事]



