不整脈:カテーテルアブレーションについて
不整脈の非薬物療法(薬以外の治療法)には、カテーテルアブレーションとペースメーカー植え込みなどがあります。
カテーテルアブレーションで治療するのは、心房細動、心房頻拍・発作性上室性頻拍、心室頻拍・心室性期外収縮などの頻脈性不整脈です。ペースメーカーは、洞不全症候群や房室ブロックなどの徐脈性不整脈に対する治療法です。
心房細動に対するカテーテルアブレーション
カテーテルアブレーションの対象となる不整脈は上述のようにいろいろありますが、その中で治療件数が圧倒的に多いのは心房細動です。心房細動以外の不整脈に対するカテーテルアブレーションは他の解説記事にお任せすることにして、ここでは心房細動に対するカテーテルアブレーションに絞って解説することにします。
心房細動の項で述べたように、心房細動の治療で最も重要なのは脳梗塞の予防です。
それ以外の治療には、
① 心房細動にならないようにする(リズムコントロールといいます)
② 心房細動のままで頻脈(心拍数 100以上の早い脈)があれば脈をゆっくりさせる(レートコントロールといいます)
があります。
レートコントロールでは、β遮断薬(ビソプロロールなど)やカルシウム拮抗薬(ワソランなど)などの内服薬を使って、房室結節を通って心房から心室へ伝わる電気信号を減らして心拍数を下げます。
リズムコントロールの方法の一つは、抗不整脈薬の内服です。抗不整脈薬で心房細動の発生を抑えるのですが有効率はそれほど高くなく、脈が遅くなる(徐脈)ことがあり、さらに重症の心室性不整脈を引き起こす原因になることも少なくありません。従来は、抗不整脈薬がリズムコントロールの唯一の手段でしたが、1990年代になってカテーテルアブレーションが新たな手段として登場しました。
心房細動の原因は、心房ではなく「肺静脈」にあった⁈
長年の間、「心房細動の原因は心房にある」という考えのもとに、手を替え品を替えいろいろと調べられましたが、心房細動の発生メカニズムは全く解明されませんでした。そのような中、1990年代中頃にフランスのある医師が「心房細動の原因の8割以上は肺静脈の中にある」と言い出し、さらにその理論に基づいて「カテーテルアブレーションで治療すれば心房細動が治せる」ことを実証しました。当初はみんな半信半疑でしたが、今やリズムコントロールのファーストチョイス(第一選択)はカテーテルアブレーション(日本語訳は「心筋焼灼術」)と言って良いでしょう。
心房細動に対するカテーテルアブレーションの基本原理は、肺静脈周囲の心房筋に傷をつけて絶縁帯を作り、肺静脈で発生した異常放電を閉じ込めて左心房に拡がらないようにすることです。カテーテルアブレーションによる治療効果は、薬物療法より明らかに優れていることが数々の臨床研究で証明されています。
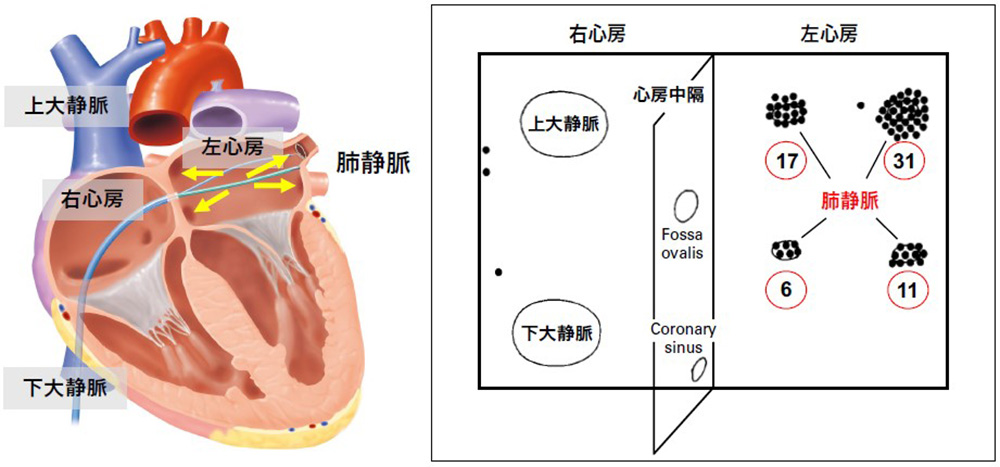
左の図は、心臓内部のイメージ図です。肺で酸素を取り込んだ血液は、左右2本ずつある肺静脈(黄色の矢印)を経て左心房に運ばれます。
右の図は、「心房細動の原因がどこにあるか」を調べた論文から引用した心房の模式図です。心房細動の元となる異常放電の発生源(黒い点)は、4本の肺静脈に集中していました(69人中65人)。
出典: 左図 インフォームドコンセントのための心臓・血管病アトラス(一部改編)
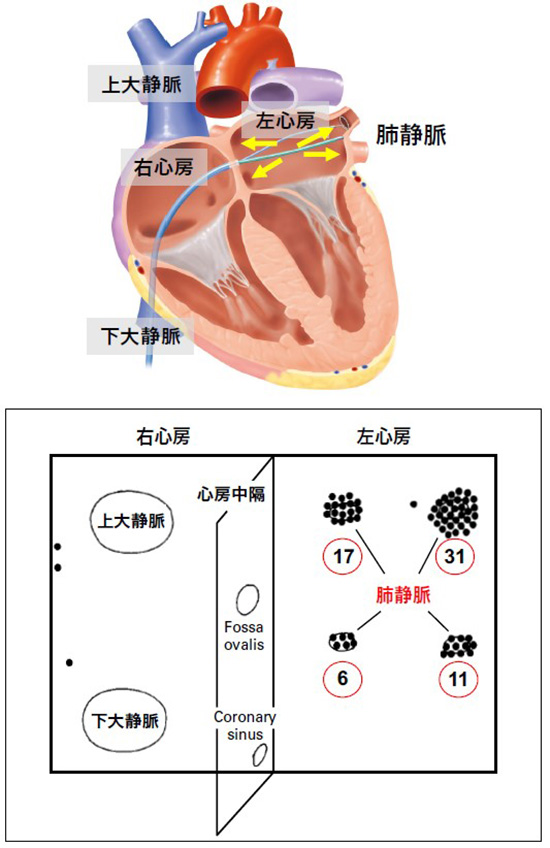
上の図は、心臓内部のイメージ図です。肺で酸素を取り込んだ血液は、左右2本ずつある肺静脈(黄色の矢印)を経て左心房に運ばれます。
下の図は、「心房細動の原因がどこにあるか」を調べた論文から引用した心房の模式図です。心房細動の元となる異常放電の発生源(黒い点)は、4本の肺静脈に集中していました(69人中65人)。
出典: 上図 インフォームドコンセントのための心臓・血管病アトラス(一部改編)
カテーテルアブレーションには、二つの方法があります
その一つは、カテーテルの先端から高周波電流を流して左心房の心筋を火傷(やけど)させて傷をつくる高周波アブレーションです。高周波の通電部位では、心筋細胞が壊死して瘢痕組織に置き換わるため電気信号が遮断されます。従って、肺静脈の周囲を焼灼点でリング状に取り囲めば、肺静脈を電気的に隔離できます。ブロックラインの引き方には試行錯誤があり、当初は4本の肺静脈の付け根をそれぞれ1本ずつ焼灼していました。現在は、下の図のように、左右2本の肺静脈をまとめて取り囲むようにアブレーションすることが多いです。さらに、4本の肺静脈を取り囲むように大きな四角のブロックラインを作る方法もあります。
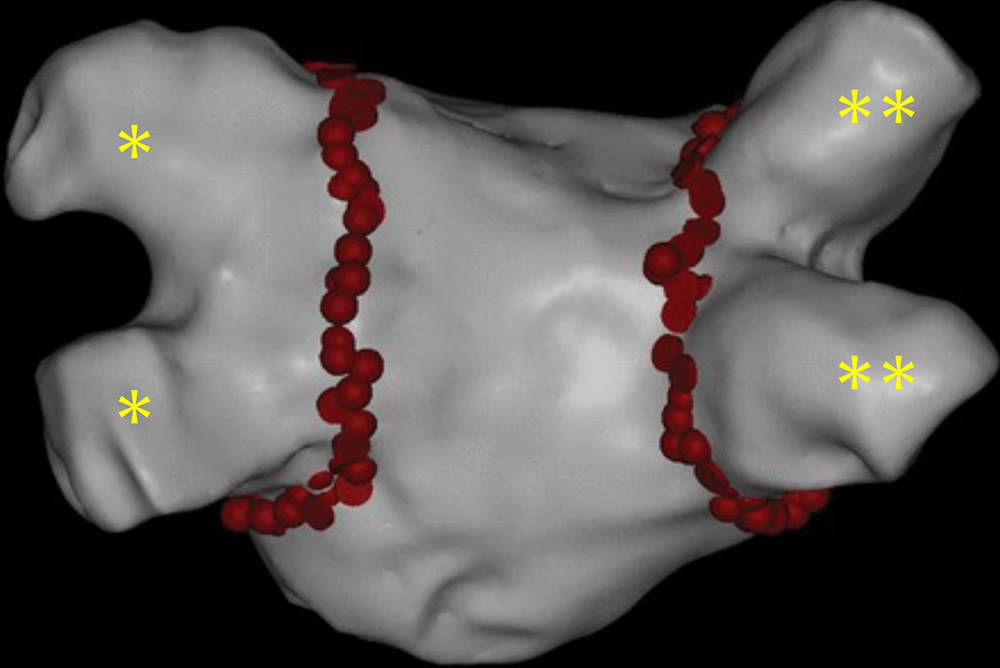
この図は治療の時に使われている3Dマッピングで、左心房を後ろから見ているところです。赤い点の一つ一つが、高周波アブレーションの焼灼点です。左側2本(*)と右側2本(**)の肺静脈を取り囲むように連続的に線状の焼灼帯(ブロックライン)を作ることにより、肺静脈内で発生した異常放電が左心房に広がらないように遮断します。
もう一つの方法は、クライオバルーンによる冷凍アブレーションです。カテーテルを足の付け根の静脈(大腿静脈)から左心房まで進めた後、カテーテル先端に付いているクライオバルーンを亜酸化窒素ガス(沸点 -88.48℃)で膨らませ肺静脈の付け根にしっかり押し付けてアブレーションを行います。バルーン表面の温度は-40〜45℃になるので、バルーンを密着させた肺静脈の付け根のぐるりには、凍傷(壊死)が生じて電気信号のブロックラインができます。同様の操作を4本の肺静脈に対して順次行います。高周波アブレーションに比べると、手順はより簡便です。
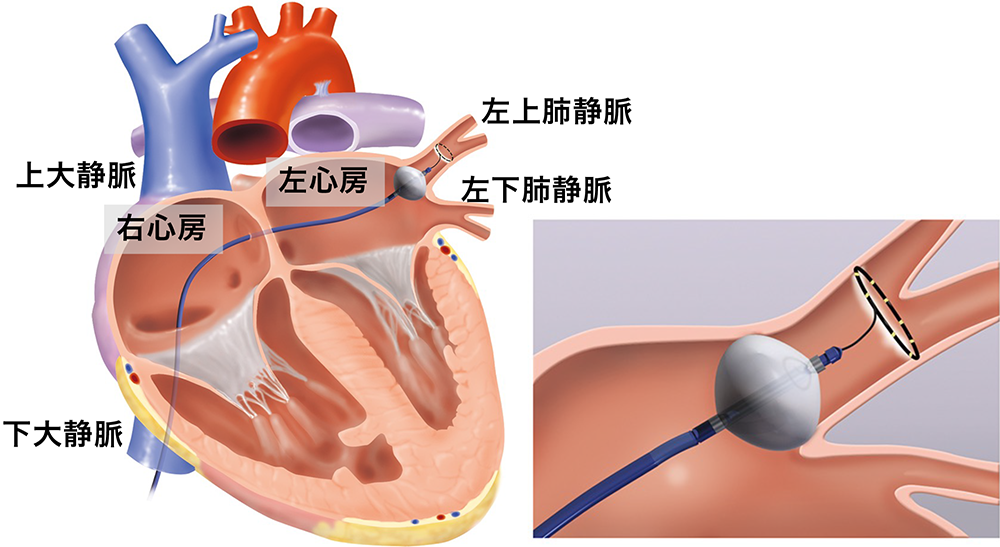
左の図では、足の付け根の静脈(大腿静脈)から挿入されたクライオバルーンが、右心房から心房中隔を貫通して(心房中隔穿刺)左心房内まで進められています。
右の図は、冷凍アブレーションを行っているところです。亜酸化窒素ガスを注入してバルーンを膨らませると、表面温度は-40〜-45℃になります。バルーンを密着させた肺静脈の付け根のぐるりには、凍傷が生じて電気信号のブロックラインができます。この操作を、4本の肺静脈それぞれに行います。
出典: インフォームドコンセントのための心臓・血管病アトラス(一部改編)
カテーテルアブレーションは、どんな患者さんに行うの?
心房細動による自覚症状(動悸や倦怠感など)が強い場合、さらに薬物療法が有効ではない場合は、カテーテルアブレーションの良い適応です。
心不全がある場合も、カテーテルアブレーションの良い適応と考えられます。心房細動は、心不全を起こす原因にもなり、心不全を悪化させる増悪因子にもなります。従って、心不全がある場合には、心房細動はない方が良いです。しかし、心不全のある心房細動を抗不整脈薬で治療した場合では、良い効果は得られませんでした。抗不整脈薬の有効率(心房細動にならなくする効果)が高くないことや、心収縮能の抑制や重症不整脈など抗不整脈薬の副作用が災いしたと考えられます。一方、心房細動をカテーテルアブレーションで治療した場合(リズムコントロール)、数年間の経過を観察したところ、薬物療法に比べて心不全入院や心臓血管死・全死亡が減ることが示されました。
また、持続性(慢性)の心房細動よりも発作性(一過性)の方が、心房細動が見つかってから年月が経っていない方が、左心房が拡大して大きくなっていない方がそうでない場合に比べてカテーテルアブレーションの成功率がより高いと言われています。
カテーテルアブレーションは、安全な治療法!

目を見張る技術的進歩により、カテーテルアブレーションは格段に安全に行えるようになりました。三次元でカテーテル先端の位置をリアルタイムで画像化できる3Dマッピングシステムの開発や、焼灼効果の高いイリゲーション(灌流型)カテーテルの導入、さらにカテーテルと組織がどれだけ強く接触しているかが把握できるコンタクトフォースカテーテルの導入などが、高周波カテーテルアブレーションの安全性を確実に向上させました。
[不整脈 関連記事]



